Средство для наркоза ксенон кофеин
Обновлено: 02.07.2024
Сегодня ксеноновая анестезия стала стандартом безопасной наркозной методики для проведения хирургических вмешательств любого уровня сложности продолжительностью до 45 минут. Также ксеноновый наркоз может использоваться в качестве вводной анестезии при проведении комбинированной техники, с последующим введением миорелаксантов или седативных средств.
В СМЦ Бест Клиник ксеноновая анестезия проводится посредством новейшего наркозного аппарата Fabius Tiro, который позволяет контролировать все физиологические показатели пациента на протяжении действия анестетика. Благодаря инновационному оборудованию, специалист получает полную информацию относительно глубины наркозного сна и общего состояния здоровья пациента во время операции.
Механизм действия ксенона на клетки мозга до сих пор до конца не изучен. При этом в результате многочисленных исследований, проведенных на базе ведущих европейских медицинских центров, удалось выяснить, что данный газ способен менять функции нейронов, не вступая с ними в прямое взаимодействие. Благодаря такому нестандартному механизму, ксенон как анестетик обладает широким спектром преимуществ:
Отсутствие побочных эффектов. Проникая в организм пациента через органы дыхания, ксенон не растворяется и не вступает во взаимодействие с химическими компонентами крови. В результате газ не оказывает никакого негативного влияния на дыхательную, сердечно-сосудистую и нервную систему. Важнейшей особенностью ксенонового наркоза является также отсутствие угнетения мозгового кровообращения. Это позволяет гарантировать отсутствие таких привычных посленаркозных побочных эффектов, как тошнота, рвота, головные боли, неконтролируемая речевая активность, слюнотечение, угнетение, депрессия и т.д. Проснувшись после ксенонового сна, пациент чувствует себя здоровым и активным и при этом забывает все, что происходило на операционном столе, что называют наркозной амнезией.
Высокий уровень контроля введения и выведения. Благодаря современному оборудованию для ингаляционного наркоза с использованием ксенона, специалист может точно контролировать точку введения пациента в состояние наркозного сна и выведения. Сознание возвращается к человеку уже через 2-4 минуты после прекращения подачи ксенона в организм, что делает выход простым и комфортным.
Широкий круг пациентов. На фоне полного отсутствия побочных эффектов и негативных влияний на организм больного, ксеноновая анестезия может использоваться даже в отношении пациентов, страдающих тяжелыми хроническими заболеваниями, в том числе и ишемической болезнью сердца. Данный вид наркоза успешно применяется для обезболивания операций пожилых людей и пациентов детского возраста. Очень важно, что ксенон один из немногих наркозных препаратов, которые никогда не вызывает аллергических реакций. Такая гипоаллергенность объясняется тем, что этот благородный газ в норме в небольших количествах присутствует во вдыхаемом воздухе, а значит является полностью безопасным для каждого пациента.
Возможность многократного применения. В связи с тем, что инертный газ не подвергается распаду в организме и не формирует метаболитов, данный препарат не вызывает привыкания. В результате ксеноновый наркоз может применяться неограниченное число раз, что особенно важно в тех ситуациях, когда пациенту требуется подряд несколько оперативных вмешательств.
Универсальность. Кроме того, что ксенон может использоваться для пациентов любого возраста и состояния здоровья, данный вид наркоза также универсален в отношении оперативных вмешательств. Так, данная анестезия с успехом используется для проведения плановых и экстренных травматологических, урологических, гинекологических, нейрохирургических и других видов операций.
Несмотря на безопасность и эффективность ксенонового наркоза, его не применяют для проведения операций на органах дыхательной системы, а также при вмешательствах в области локализации крупных магистральных сосудов. Это связано в первую очередь с риском нарушения подачи препарата в организм. Также ксенон противопоказан пациентам, страдающим алкогольной зависимостью, поскольку этот газ возбуждающе воздействует на нейроны таких больных.
Еще один недостаток ксеноновой анестезии — относительно высокая стоимость такого наркозного метода. Снизить стоимость наркоза позволяют инновационные технологии, дающие возможность повторно использовать газ, который выдохнул пациент. Для этого газовые продукты выведения тщательно очищают от углекислого газа, оставляя чистый ксенон.
Воспользовавшись услугами СМЦ Бест Клиник, вы можете быть уверены, что наркозная методика будет подобрана строго в соответствии с вашими индивидуальными показаниями и особенностями организма.
Преимущества ксеноновой анестезии
Сегодня ксеноновая анестезия стала стандартом безопасной наркозной методики для проведения хирургических вмешательств любого уровня сложности продолжительностью до 45 минут. Также ксеноновый наркоз может использоваться в качестве вводной анестезии при проведении комбинированной техники, с последующим введением миорелаксантов или седативных средств.
В СМЦ Бест Клиник ксеноновая анестезия проводится посредством новейшего наркозного аппарата Fabius Tiro, который позволяет контролировать все физиологические показатели пациента на протяжении действия анестетика. Благодаря инновационному оборудованию, специалист получает полную информацию относительно глубины наркозного сна и общего состояния здоровья пациента во время операции.
Механизм действия ксенона на клетки мозга до сих пор до конца не изучен. При этом в результате многочисленных исследований, проведенных на базе ведущих европейских медицинских центров, удалось выяснить, что данный газ способен менять функции нейронов, не вступая с ними в прямое взаимодействие. Благодаря такому нестандартному механизму, ксенон как анестетик обладает широким спектром преимуществ:
Отсутствие побочных эффектов. Проникая в организм пациента через органы дыхания, ксенон не растворяется и не вступает во взаимодействие с химическими компонентами крови. В результате газ не оказывает никакого негативного влияния на дыхательную, сердечно-сосудистую и нервную систему. Важнейшей особенностью ксенонового наркоза является также отсутствие угнетения мозгового кровообращения. Это позволяет гарантировать отсутствие таких привычных посленаркозных побочных эффектов, как тошнота, рвота, головные боли, неконтролируемая речевая активность, слюнотечение, угнетение, депрессия и т.д. Проснувшись после ксенонового сна, пациент чувствует себя здоровым и активным и при этом забывает все, что происходило на операционном столе, что называют наркозной амнезией.
Высокий уровень контроля введения и выведения. Благодаря современному оборудованию для ингаляционного наркоза с использованием ксенона, специалист может точно контролировать точку введения пациента в состояние наркозного сна и выведения. Сознание возвращается к человеку уже через 2-4 минуты после прекращения подачи ксенона в организм, что делает выход простым и комфортным.
Широкий круг пациентов. На фоне полного отсутствия побочных эффектов и негативных влияний на организм больного, ксеноновая анестезия может использоваться даже в отношении пациентов, страдающих тяжелыми хроническими заболеваниями, в том числе и ишемической болезнью сердца. Данный вид наркоза успешно применяется для обезболивания операций пожилых людей и пациентов детского возраста. Очень важно, что ксенон один из немногих наркозных препаратов, которые никогда не вызывает аллергических реакций. Такая гипоаллергенность объясняется тем, что этот благородный газ в норме в небольших количествах присутствует во вдыхаемом воздухе, а значит является полностью безопасным для каждого пациента.
Возможность многократного применения. В связи с тем, что инертный газ не подвергается распаду в организме и не формирует метаболитов, данный препарат не вызывает привыкания. В результате ксеноновый наркоз может применяться неограниченное число раз, что особенно важно в тех ситуациях, когда пациенту требуется подряд несколько оперативных вмешательств.
Универсальность. Кроме того, что ксенон может использоваться для пациентов любого возраста и состояния здоровья, данный вид наркоза также универсален в отношении оперативных вмешательств. Так, данная анестезия с успехом используется для проведения плановых и экстренных травматологических, урологических, гинекологических, нейрохирургических и других видов операций.
Недостатки ксеноновой анестезии
Несмотря на безопасность и эффективность ксенонового наркоза, его не применяют для проведения операций на органах дыхательной системы, а также при вмешательствах в области локализации крупных магистральных сосудов. Это связано в первую очередь с риском нарушения подачи препарата в организм. Также ксенон противопоказан пациентам, страдающим алкогольной зависимостью, поскольку этот газ возбуждающе воздействует на нейроны таких больных.
Еще один недостаток ксеноновой анестезии — относительно высокая стоимость такого наркозного метода. Снизить стоимость наркоза позволяют инновационные технологии, дающие возможность повторно использовать газ, который выдохнул пациент. Для этого газовые продукты выведения тщательно очищают от углекислого газа, оставляя чистый ксенон.
Воспользовавшись услугами СМЦ Бест Клиник, вы можете быть уверены, что наркозная методика будет подобрана строго в соответствии с вашими индивидуальными показаниями и особенностями организма.

Современная анестезия позволяет провести комфортное лечение – без боли и неприятных ощущений, во сне или с сохранением сознания. Анестетики, которые применяются для обезболивания, не только эффективные, но и безопасные. Их применение возможно даже у пациентов группы риска: при наличии сахарного диабета, бронхиальной астмы или высоком риске развития аллергических реакций, при патологиях сердечно-сосудистой системы, при беременности или в период лактации.
Довольно часто пациенты, которые приходят на прием в клинику Smile-at-Once отмечают, что на них не действует анестезия и предлагают попробовать общий наркоз или седацию. Однако в большинстве ситуаций подобные проблемы решаются правильным введением анестетика 1 . Специалисты нашего центра профессионально владеют техниками как поверхностного, так и глубокого обезболивания.
Виды анестезии в стоматологии
Отдельно также можно выделить седацию ксеноном или ксенонотерапию – второе название будет даже более правильным, поскольку такая анестезия используется для подготовки к местному или общему обезболиванию. Она позволяет снизить уровень тревоги и стресса, насыщает клетки организма кислородом, за счет чего оказывает общий оздоровительный и даже омолаживающий эффект! Не является самостоятельным видом обезболивания, но используется именно в комплексе с другими подходами.
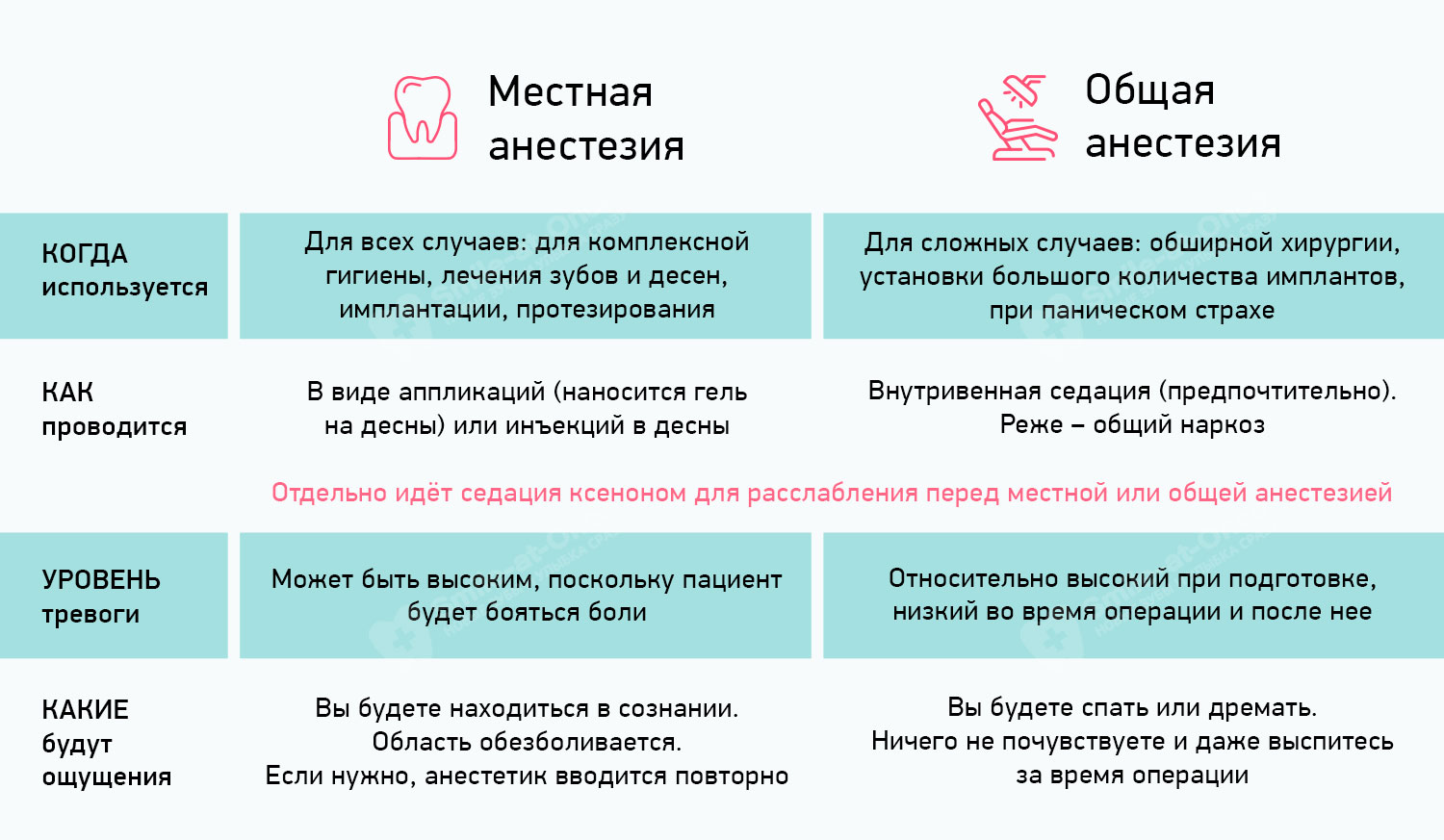
Седация ксеноном или ксенонотерапия для подготовки к основной анестезии
Это отдельный тип обезболивания, который может применяться в комплексе как с местной, так и с общей анестезией (по необходимости). Ксенон – это инертный газ, который быстро начинает действовать и точно также быстро выводится из организма. Оказывает расслабляющее воздействие: уменьшается тревожность, пациент расслабляется. При этом во время операции он находится в полном сознании, может общаться с врачом, понимает все, что происходит вокруг. Процедуру можно прервать при необходимости, если есть дискомфорт. Одновременно используются местные анестетики, поскольку сам по себе ксенон не имеет ярко выраженного обезболивающего воздействия.
Виды общей анестезии в стоматологии
К этому типу относится два вида анестезии. Это общий наркоз, а также внутривенная седация. Такие варианты обезболивания предпочтительны при масштабном и длительном хирургическом вмешательстве, например, при одновременном удалении большого количества зубов и установке дентальных имплантов на одной или сразу обеих челюстях. Показанием к использованию данного типа анестезии также является панический страх со стороны самого пациента.
Общий наркоз в стоматологии
Внутривенная седация
Внутривенная седация не имеет столь ярко выраженных негативных последствий для организма. Здесь используются более мягкие и щадящие препараты. Седация погружает человека в полусонное состояние – пациент может реагировать на команды врача, общаться и понимать его. При этом человек полностью расслаблен, может даже уснуть на несколько часов. Таким образом, внутривенная седация – это более щадящий и безопасный вид обезболивания.
Лечим без боли и дискомфорта!
Индивидуальный подбор препаратов, самое современное оборудование и сертифицированные врачи, которые профессионально работают со всеми видами анестезии.
Какой бывает местная анестезия
Местная анестезия позволяет обезболить определенную область, где планируется вмешательство. Пациент находится в сознании. И этого на самом деле более чем достаточно даже для проведения сложных хирургических операций.
При местном введении всех типов анестетиков используются специальные многоразовые шприцы, которые имеют выемку для введения карпулы – это герметично запечатанная ампула с анестетиком. В отличие от одноразовых, карпульные шприцы имеют более тонкую иглу, что позволяет вводить препарат медленно и исключить таким образом болезненность. Все шприцы для многоразового использования обязательно проходят антисептическую обработку и стерилизацию с помощью современного ультразвукового и температурного стерилизационного оборудования.
Аппликационная анестезия
Это поверхностная анестезия, при которой анестетик в виде геля наносится на слизистые и проникает в глубокие ткани лишь незначительно. Проводится в основном при комплексной гигиене полости рта, позволяет уменьшить болезненность при удалении зубного камня из-под десен, особенно при использовании ультразвука для этих целей.
Инфильтрационная анестезия
При проведении процедуры врач обязательно учитывает анатомию челюстной системы. К примеру, на нижней челюсти альвеолярная кость более плотная, поэтому анестезия менее действенная. На верхней челюсти при проведении манипуляций в районе зубов мудрости существует риск задеть иглой одну из ветвей лицевого нерва, что чревато развитием невралгии. Врачи клиники имеют необходимую квалификацию, поэтому даже самая сложная анестезия проводится совершенно безопасно для пациента.
Проводниковая анестезия
Данный тип анестезии применяется при проведении длительных операций с повышенной сложностью. В отличие от инфильтрационной используется анестетик с большей концентрацией действующего вещества. Он вводится непосредственно в нерв, поэтому действие такой анестезии, во-первых, более продолжительное по времени, во-вторых, распространяется на больший по периметру участок. Применяется при удалении зубов, хирургических операциях, установке большого количества имплантатов.
Препараты для местной анестезии
В клинике Smile-at-Once используются современные анестетики последнего поколения – эффективные, нетоксичные и абсолютно безопасные, даже для беременных женщин, пожилых людей или детей. Мы не применяем препараты на основе новокаина или лидокаина из-за токсичности и высокого риска развития аллергических реакций. К тому же средства артикаиновой группы, которые сегодня применяются для местной анестезии, превосходят по эффективности лидокаин в 5-6 раз.
Оригинальный препарат французского производства, который используется для проведения как инфильтрационной, так и проводниковой анестезии. Он безопасный, применяется даже при наличии аллергических реакций, подходит пациентам с заболеваниями сердца, беременным женщинам. Его эффективность очень высокая, при этом он моментально выводится из организма и не оказывает совершенно никакого вреда.
Основное действующее вещество – артикаин, к которому для усиления анестетика и продления его действия добавляется эпинефрин. Он обеспечивает локальное сужение сосудов, что значительно сокращает период реабилитации после проведения лечения. В зависимости от концентрации эпинефрина существует три типа препарата – для разных манипуляций и категорий пациентов.
Раствор для инъекций, который состоит непосредственно из основного действующего вещества – артикаина. Недорогой препарат российского производства. Применяется для проведения инфильтрационной или проводниковой анестезии. Может использоваться в чистом виде, либо с добавлением в определенной пропорции эпинефрина/раствора глюкозы. Не применяется при бронхиальной астме и ярко выраженных аллергических реакциях.
Основное действующее вещество данного препарата французского производства – мепивакаин гидрохлорид. Не применяется при беременности и бронхиальной астме, но использование допускается у пациентов с сердечно-сосудистыми патологиями, поскольку препарат не содержит в составе эпинефрин, адреналин и консерванты. Подходит для пожилых людей, особенно при наличии повышенного давления. Является одним из самых безопасных анестетиков для проведения как инфильтрационной, так и проводниковой анестезии. Его недостаток – в коротком сроке действия, что требует повторного введения препарата примерно каждые 30 минут при проведении длительных процедур.
Еще один препарат, основные действующие вещества которого – это артикаин и эпинефрин с различной концентрацией последнего, что влияет на действие и длительность обезболивания. Не применяется при беременности и ярко выраженных сердечно-сосудистых патологиях.
Анестетик длительного действия, основное действующее вещество которого – ропивакаина гидрохлорид. Продолжительность обезболивания зависит от дозировки. Очень часто данный препарат применяется для проводниковой анестезии при проведении сложных хирургических операций и установки большого количества имплантатов. Среди противопоказаний – лишь индивидуальная непереносимость анестетиков амидного ряда.
Показания и преимущества проведения местной анестезии
- снятие зубных отложений,
- лечение зубов любой сложности,
- проведение пластических операций на деснах,
- удаление зубов,
- хирургические операции в полости рта,
- подготовка и проведение имплантации зубов.
- полное купирование любых болезненных ощущений,
- безопасность, отсутствие токсического воздействия на организм,
- быстрое выведение из организма,
- минимум побочных действий,
- выбор препарата исходя из состояния здоровья, возраста пациента.
Есть ли недостатки у местной анестезии?
Местная анестезия практически не имеет недостатков. В отличие от препаратов, которые использовались ранее, современные анестетики абсолютно безопасные, имеют минимум противопоказаний, быстро выводятся из организма, не оказывают негативного влияния на сердце, почки и печень. При профессиональном введении пациент не почувствует никаких болезненных ощущений даже во время длительных хирургических процедур.
Жиленко Евгений Александрович,
Хирург-имплантолог, пародонтолог, ортопед
Стаж работы более 18 лет
записаться на прием

Современные технологии для введения анестезии
Болезненность проведения самой анестезии, а также ее действенность, на 90% зависят от мастерства стоматолога. Профессиональный врач приложит максимум усилий и будет использовать различные приемы для того, чтобы пациент чувствовал себя комфортно. Однако все люди разные, у каждого – свой болевой порог и именно поэтому очень важен индивидуальный подход не только к концентрации препаратов, но и премедикации перед непосредственным введением анестезии.
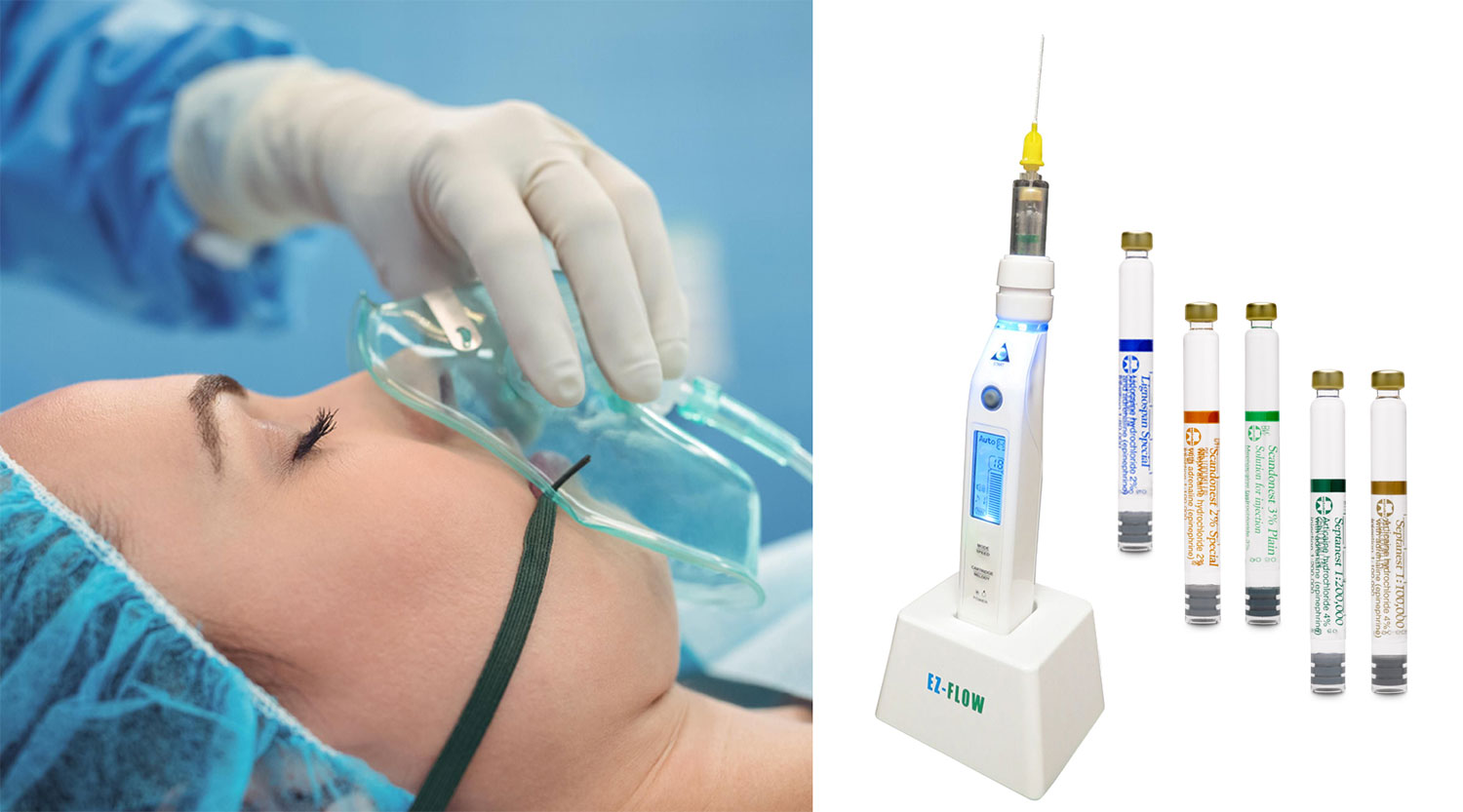
Сегодня в помощь врачам были разработаны специальные аппараты для проведения анестезии. Естественно, они работают под контролем специалиста. Электронная система оснащена специальными датчиками давления – чтобы не было боли, анестетик должен вводиться очень медленно и сразу после прокола тканей. Аппарат оснащен специальными иглами с очень тонким двойным кончиком, что опять же уменьшает болезненность.
Кроме того, за счет введения малой дозы анестетика проводится своеобразная аллергопроба – врач оценивает состояние мягких слизистых (отек, покраснение, сыпь) и общую реакцию пациента, а сила давления при этом контролируется аппаратом.
Лечение проводится под контролем анестезиологов, способных оказать первую помощь. Специальное оборудование отслеживает показатели общего состояния организма.
Если есть какая-то угроза, станции скорой помощи – в 800 метрах от клиник! Вы под надежной защитой профессионалов.
Применение анестезии при патологиях здоровья
- сахарный диабет, бронхиальная астма, аллергические реакции: используются анестетики без консервантов и с минимальным количеством эпинефрина. При данных проблемах препараты подбираются строго индивидуально, чаще всего по результатам дополнительных анализов,
- повышенное давление, заболевания сердца: с минимальным содержанием или без эпинефрина. Также важно, чтобы в анестетиках не содержался адреналин. При данных патологиях может применяться внутривенная или седация ксеноном,
- беременность и период лактации: препараты с низким содержанием эпинефрина – в минимальных дозировках действующее вещество не проникает через плаценту и практически не попадает в грудное молоко (лишь в небольшом количестве, но это не оказывает никакого негативного влияния, поэтому после лечения зубов можно не пропускать кормление и не нужно сцеживать молоко). Важно то, что использовать препараты без добавления сосудосуживающего эпинефрина нельзя – в этом случае сосуды остаются открытыми и действующее вещество будет быстро распространяться по всему организму, что повышает риск его передачи плоду или ребенку через грудное молоко.
Что делать, если анестезия не действует?
На самом деле таких ситуаций не бывает. Меньше, чем у 1% всех пациентов есть чувствительность к определенному типу препаратов, поэтому достаточно просто подобрать подходящий. Чаще всего причина кроется в неправильном введении анестетика или неверно подобранной дозировке.
Седация и наркоз – это безопасно?
Да, если они проводятся профессиональными врачами, которые имеют большой опыт работы и прошли соответствующее обучение (а для проведения общего наркоза также требуется наличие лицензии – тут уже нужен анестезиолог-реаниматолог), то процедура будет совершенно безопасной. Кроме того, при сложной и длительной имплантации использование седации является даже предпочтительной – вы меньше устаете, вам не нужно сосредотачиваться на том, чтобы в течение нескольких часов держать рот открытым и фиксировать голову в определенном положении. Для вас 3-4 часа операции проходят в одно мгновение. Вы будете находиться под контролем специалистов, а перед операцией сдадите достаточно обширный перечень анализов для качественной подготовки к лечению и выбора наиболее подходящего, безопасного препарата.
1 Зорян Е.В. Ошибки и осложнения при проведении местной анестезии в стоматологии, 2007.
Московский государственный медико-стоматологический университет
Московский государственный медико-стоматологический университет
Институт развития инновационной стоматологии, Москва, Россия
Обезболивание и седация ксенон-кислородной смесью в стоматологии
Журнал: Стоматология. 2014;93(2): 70-73
Рабинович С. А., Заводиленко Л. А., Бабиков А. С. Обезболивание и седация ксенон-кислородной смесью в стоматологии. Стоматология. 2014;93(2):70-73.
Rabinovich S A, Zavodilenko L A, Babikov A S. Anesthesia and sedation by admixture of xenon-oxygen in dentistry. Part I. Stomatologiya. 2014;93(2):70-73.
Московский государственный медико-стоматологический университет





Современное амбулаторное стоматологическое лечение, проводимое под комбинированной анестезией с использованием ингаляций ксенон-кислородной смеси обеспечивает комфортные условия для врача и пациента, эффективное обезболивание и безопасный уровень седации, контролируемой стоматологом.
Московский государственный медико-стоматологический университет
Московский государственный медико-стоматологический университет
Институт развития инновационной стоматологии, Москва, Россия
Часть I
Желание иметь здоровые, красивые зубы присуще каждому. Стоматологическое лечение должно быть комфортным, качественным, безболезненным, безопасным - таковы требования современного человека. В наше все убыстряющееся время немаловажно стремление пациентов получить желаемое за как можно более короткое время. И стоматология, как одна из передовых отраслей медицины, не может не поддерживать их требования. Врачи-стоматологи расширяют свои профессиональные возможности за счет внедрения в практику нового, более технологичного оборудования и инструментов, освоения все более сложных лечебных методик. По данным Стоматологической ассоциации России (СТАР), ежегодно в нашей стране стоматологическую помощь получают более 155 млн человек [49], и врачу-стоматологу при проведении лечения необходимо учитывать все разнообразие сопутствующей общесоматической патологии пациентов.
Сегодня в арсенале врача-стоматолога широкий выбор современных анестетиков. Оптимальный подбор наиболее безопасного препарата наряду с грамотно выполненной техникой местной анестезии позволяют провести практически любое запланированное вмешательство безболезненно. Но, как показывает практика, применение даже самых современных средств для местной анестезии в 5-10% случаев не позволяет добиться желаемого эффекта, и виной этому является эмоциональная сфера пациента [26]. Несмотря на все успехи стоматологов по борьбе с болью, 20% взрослого населения в России по-прежнему испытывают непреодолимый страх перед лечением. Страх перед стоматологическим лечением и неуверенность в благоприятном результате, по нашим данным, отмечают до 50% пациентов. Более высокий уровень эмоционального напряжения наблюдается при острых стоматологических заболеваниях, а максимальный, близкий к стрессу, испытывают пациенты с сопутствующей патологией, у которых уже были осложнения общего характера во время проводимого прежде лечения у стоматолога [26].
Боль - субъективное переживание человека, отражающее его психофизиологическое состояние, обычно сопровождается ноцицепцией, но может возникать и без всяких стимулов. В болевой реакции условно выделяют четыре компонента:
- сенсорный - характеризует непосредственно чувствительность, блокируется действием местных анестетиков;
- эмоциональный - характеризует переживания пациента, проявляется волнением, тревогой, страхом, корректируется или блокируется препаратами, обладающими седативным или гипнотическим действием;
- вегетативный - отражает реакцию вегетативной нервной системы на происходящее, медикаментозная коррекция направлена на стабилизацию гемодинамики и дыхания;
- двигательный - определяется мышечной реакцией, не наблюдается при блокаде сенсорного, коррекции эмоционального компонентов, стабильной гемодинамике и адекватном дыхании.
Компоненты болевой реакции взаимосвязаны, и воздействие на каждый из них изменяет исходное состояние других. Так, предупреждение тревоги и страха - эмоциональный компонент, уменьшает сенсорную составляющую болевой реакции, увеличивает порог болевой чувствительности, тем самым снижается вероятность развития нежелательных изменений со стороны вегетативной системы и двигательного ответа на боль.
Таким образом, для стоматолога, стремящегося к адекватному обезболиванию пациента и предупреждению нарушений гомеостаза во время проводимого лечения, необходимо влиять не только на сенсорный, но и корректировать изменения в эмоциональном и вегетативном компонентах болевой реакции пациента. В случае успешного решения этой задачи пациент оценит не только действительно безболезненность проводимых вмешательства, но и то, как комфортно ему во время нежелательного прежде лечения зубов.
По данным кафедры обезболивания, в стоматологии МГМСУ 50-70% пациентов для проведения безопасного стоматологического лечения недостаточно только местного обезболивания, они нуждаются в дополнительной медикаментозной подготовке [26].
Стоматологии готовы проводить лечение пациентов комфортно - безболезненно и безопасно, для этого успешно применяют комбинированное обезболивание, включающее наряду с местной анестезией седацию. Для того чтобы была понятна цель проведения данной процедуры, обратимся к определению понятия седации.

Седация - (от лат. sedatio - успокоение) фармакологически вызванное состояние, когда происходит снижение уровня сознания, но сохраняются неизменными кардиальная, респираторная функции и все рефлексы. Сознание под действием медикаментов может быть изменено многоуровнево от простого успокоения до глубокого сна. Оценивать уровень седации, т.е. определять степень снижения сознания, можно по модифицированной шкале Ramsey (см. таблицу).
За последнее десятилетие показания для седации во время проведения стоматологического лечения значительно расширились. К ней прибегают, если пациент беспокоен или испытывает непреодолимый страх перед стоматологическим лечением; когда требуется предупредить возможные общесоматические осложнения, вызываемые вегетативными реакциями; во время длительных или травматичных лечебных процедур, которые неприятны для пациента [27].
В практике проведения седации в стоматологии широкое применение получили ингаляционные фторсодержащие анестетики фторотан, севофлюран и закись азота; транквилизатор короткого действия мидазолам (Midazolam) и гипнотик пропофол (Propofol). Хорошая переносимость, быстрое наступление ожидаемого эффекта, возможность в зависимости от дозы управлять уровнем седации, отсутствие выраженного отрицательного влияния на кровообращение и дыхание, быстрое пробуждение и анксиолитический эффект позволили этим препаратам занять место в качестве ведущих в комбинированном обезболивании. Но проблему надежного обезболивания в стоматологии считать решенной все-таки нельзя. Дело в том, что работать по методике комбинированного обезболивания с проведением седации врачи-стоматологи самостоятельно не могут, им нужны помощники - врачи-анестезиологи, а они по различным причинам не всегда могут проводить все требуемые в амбулаторной стоматологии седации. Эту проблему в европейских странах решили, разрешив определенные методики седации проводить врачам-стоматологам самостоятельно после дополнительного обучения [28].
В нашей стране в настоящее время появилась уникальная возможность для стоматологов самостоятельно проводить комбинированное обезболивание по наиболее безопасной из всех существующих в мире методик седации с использованием для этого уникального газа - ксенона.
В последней декаде XX века резко возрос международный интерес к ксенону; исследования ученых России, США, Канады, Новой Зеландии, Японии, Европейской международной группы по изучению ксенона дают право признать его самым перспективным анестетиком XXI века. Множество положительных эффектов, отсутствие доказанных нежелательных побочных проявлений позволяют предположить широкое распространение ксеноновой анестезии в ближайшем будущем.
Ксенон - это инертный газ, он содержится в атмосферном воздухе в объеме 0,000087%. В периодической системе Д.И. Менделеева химический элемент ксенон (Хе) с порядковым номером 84 принадлежит к VIII группе, в которую включены инертные газы. Его открыл шотландский химик и физик Уильям Рамзай (Ramsay) в 1898 г., который за четыре года подарил миру еще пять инертных газов и был удостоен в 1904 г. Нобелевской премии [20].
Внешняя оболочка ксенона насыщена электронами, они предельно замкнуты, их связи максимально прочны. Молекула ксенона состоит из одного атома, в организме он не подвергается биотрансформации и не вступает в химические реакции.
Наиболее важные характеристики ксенона - газ, без запаха и цвета, не горит и не поддерживает горение, не взрывоопасен, слабо растворяется в воде, растворим в жирах. Он в 4,5 раза тяжелее воздуха, в 3,2 раза - закиси азота. Точка кипения ксенона 108,10 °С, замерзания - 140 °С, коэффициент растворимости кровь/газ - 0,14 масло/вода - 20.
Именно последние показатели позволили профессору кафедры фармакологии Военно-медицинской академии Н.В. Лазареву предсказать наркотические свойства ксенона в 1940-х годах [19], что впоследствии подтвердилось: ксенон (МАК 57-71) почти в 2 раза сильнее по анальгетическим свойствам закиси азота. Коэффициент распределения ксенона 0,12 - самый высокий по сравнению с другими ингаляционными анестетиками, поэтому в управляемости ему нет равных. Единого мнения о механизме ксеноновой анестезии на сегодняшний день нет, были открыты клорат ксенона и свободные от ксенона водные ассоциаты, что является, возможно, базой для понимания ксеноновой анестезии и его лечебных свойств [5].
В медицине, как средство для наркоза, ксенон впервые применили американские ученые S. Cullen и Е. Gross в 1951 г. В России первый наркоз ксеноном человеку провели профессор В.П. Смольников и Л.Н. Буачидзе в 1962 г. [9].
Главное достоинство этого газа заключается в том, что он проявляет свои уникальные свойства, не вступая в биохимические реакции, не дает побочных эффектов, свойственных другим ингаляционным анестетикам. Установлено, что ксенон оказывает тормозящее действие на N-метил-D-аспартат (NMDA) рецепторы и слабо воздействует на ГАМК-рецепторы, что подтверждается исследованиями BIS - спектрального индекса ЭЭГ [2].
С приходом в практическую медицину ксенона повышается вероятность того, что уйдут в прошлое созданные разумом химиков небезопасные галогенсодержащие фторотан, десфлюран, севофлюран, изофлюран и даже закись азота.
Ксенон - дорогой анестетик, и его эффективнее применять при анестезии по закрытому контуру (closed system anesthesia - когда в контур подают свежий газ в количестве, необходимом для замещения отработанных газов и обеспечения метаболической потребности в кислороде), или при низкопоточной анестезии (minimal flow anesthesia - когда поток свежего газа значительно ниже минутного объема дыхания, в пределах 0,5- 1 л/мин), т.е. когда происходит постоянная рециркуляция анестетика в контуре [43].
В соответствии с международным стандартом безопасности при проведении анестезии с потоком свежего газа менее 3 л/мин обязательно использование адсорбера углекислого газа, газоанализаторов по кислороду, углекислому газу и анестетику, на вдохе и на выдохе и абсолютно герметичный контур, так как малейшая утечка газов может привести к тяжелой гипоксии [6, 21, 48]. Шланги и мешки в контуре должны быть из полиэтилена, поскольку резиновые и поливиниловые изделия проницаемы для ксенона и его потери неизбежны [6, 21, 38].
Низкопоточная анестезия сокращает расход ксенона, но только технология рециклинга сделала ксеноновую анестезию действительно дешевой. Анестезия ксеноном с последующим его рециклингом называется ксенон-сберегающей.
Регенерация ксенона из газонаркотических аппаратов - гордость российских ученых, основана на принципе низкотемпературной сорбции [6]. Выдыхаемый ксенон вместе с другими газами пропускается через систему ловушек с сорбентами, где при температуре ксенон охлаждается и оседает в виде льда. Рециклинг снижает стоимость ксеноновой анестезии в 5 раз [6].
Ксенон очень комфортен в применении - не раздражает дыхательные пути, вдыхание субанестетических концентраций ксенона здоровыми добровольцами было оценено как более приятное, чем закиси азота [37], хорошо контролируем, может использоваться в сочетании с любыми анестезиологическими препаратами [40].
Ксеноновая анестезия, оцененная на основе BIS-индекса и спектральной энтропии по сравнению с севофлюраном, изофлюраном, закисью азота и пропофолом, отличается быстрой индукцией и пробуждением, а также качеством раннего послеоперационного периода, более полным восстановлением когнитивных функций [39, 42, 47, 55, 56, 58].
Широкое распространение получила масочная ксеноновая анестезия (патент №2102088 от 20.01.1998 с приоритетом от 5.09.1996), она проводится на спонтанном дыхании [11], может быть применена при непродолжительных операциях или с лечебной целью.
При масочной моноанестезии подачу смеси кислорода и ксенона начинают с 1 л/мин. После достижения концентрации ксенона, равной 50%, его поток снижают до 100 мл/мин, а поток O2 устанавливается на уровне 2-3 мл/кг/мин, который полностью удовлетворяет метаболическим потребностям пациента. При этом выделяют четыре быстро сменяющие друг друга стадии [8].
Первая стадия называется гипоаналгезией, наступает спустя 1-2 мин ингаляции. Клинически ощущения начинают проявляться с периферии - сначала появляется парастезия, затем тяжесть, онемение и слабостью в нижних конечностях. Постепенно, по мере нарастания концентрации ксенона в крови, эти ощущения поднимаются выше, захватывают область живота, появляется чувство давления в эпигастрии, грудной клетке, шее и голове и разлитой тяжести во всем теле. Отмечается шум в ушах, чувство опьянения, дискоординации, покачивания. Сознание сохраняется ясным, дыхание равномерным, кожа теплой и сухой, пульс слегка учащен. Болевой порог возрастает в 2 раза.
Вторая стадия эйфории и психомоторной активности наступает через 1-2 мин ингаляции ксенон-кислородной смеси. Отмечается прилив радостных эмоций, чувство блаженства. Возникает логоррея, желание рассказать о своих приятных ощущениях. Внушаемость сохраняется. Постепенно нарастает скованность, заторможенность, дизартрия. Мышечный тонус повышается. Дыхание углубляется и становится неравномерным. Кожа сухая, теплая, розовая. АД несколько повышено, пульс учащен. Болевой порог возрастает в 3 раза - наступает период выраженной аналгезии.
Третья стадия аналгезии и частичной амнезии наступает на 4-й минуте и в ней выделяют два уровня. На первом уровне третьей стадии при выраженной аналгезии сознание сохраняется, и пациент может самостоятельно проводить ингаляцию. После достижения второго уровня третьей стадии болевой порог не определяется. На болевые раздражения пациент не реагирует. На фоне выраженной аналгезии сознание сохраняется, но появляются признаки неадекватности поведения - наступают провалы в памяти, возникают зрительные образы, нарастает заторможенность, появляется предчувствие утраты сознания, пациент не может самостоятельно удерживать маску для дальнейшего проведения ингаляции.
Четвертая стадия - анестезии или полной аналгезии и амнезии. Наступает на 5-й минуте, соответствует первому уровню хирургической стадии эфирного наркоза. Сознание утрачивается, исчезают глоточные и роговичные рефлексы. Зрачки суживаются, дыхание ритмичное, тонус мышц снижается, челюсть западает. АД и пульс нормализуются. Кожа сухая розовая теплая. Пациент не реагирует на хирургическую манипуляцию. На ЭЭГ появляется тета- и дельта-ритм, показатели биспектрального индекса в диапазоне 40-60%.
Если нет необходимости в четвертой стадии анестезии, то снижением концентрации ксенона можно продлить стадию аналгезии без потери сознания или прекратить ингаляцию. Уже после нескольких вдохов окружающим воздухом к пациенту возвращается сознание, при этом достигнутый уровень аналгезии сохраняется. Ксенон очень быстро выводится из организма через легкие спустя 4-5 мин после отключения подачи газа. Уже через 2 мин после прекращения ингаляции пациент приходит в сознание, он хорошо ориентируется в обстановке, испытывает приятные субъективные ощущения, как после спокойного сна.
Ксенон не влияет на сократительную способность диафрагмы и не ухудшает вентиляционно-перфузионные отношения, не вызывает снижение РаO 2 [45, 46, 54].
Ксеноновая анестезия не вызывает существенных изменений морфологического состава крови, не влияет на тромбоцитарный гемостаз [44, 51], умеренный рост лейкоцитов можно считать физиологическим ответом на анестезию [12, 15].
При ксеноновой анестезии наблюдается незначительное повышение кортизола, адренокортикотропного гормона, пролактина, альдостерона, но по соотношению соматотропного гормона и кортизола, а также адренокортикотропного гормона и соматотропного гормона, можно говорить о выраженной анаболической направленности метаболических процессов [6, 31].
Ксенон не оказывает значимого влияния на углеводный, жировой и белковый метаболизм, показатели кислотно-щелочного состояния и газов крови, ферментный состав крови, снижает показатели перекисного окисления липидов, повышает антиоксидантную активность [6, 14].
Ксенон не токсичен, не обладает тератогенным и мутагенным эффектом, не имеет эмбриотоксического действия, лишен аллергенности и канцерогенности [6, 10].
С. Stoppe считает ксенон препаратом выбора при поливалентной аллергии [56].
A. Abramo, Di Salvo изучали влияние ксеноновой анестезии на пациентов с морбидным ожирением, отметили снижение периоперационного стресса, уменьшение уровня противовоспалительных цитокинов, улучшение соотношения РаС 2 /FiO 2 , стабильность гемодинамики, быстрое, комфортное пробуждение, снижение применения опиатов в интра- и послеоперационном периоде [36].
При риске развития злокачественной гипертермии F. Wappler [59] рекомендует использовать для проведения анестезии ксенон.
Наркоз и лечение под седацией в детской стоматологии позволяет сделать процесс полностью безболезненным и комфортным. Современные методики и препараты позволяют лечить зубки детей под наркозом без рисков для их, но вопросы о необходимости и безопасности такого лечения возникают очень часто. У многих родителей возникает вопрос, что безопаснее: пропофол, ксенон или севоран, насколько и когда оправдано использование наркозного препарата.


Использование седации показано:
- при панических атаках у ребенка и сильном страхе перед стоматологами;
- детям до 3-х лет в силу их возрастных особенностей;
- пациентам с заболеваниями центральной нервной системы (ДЦП, аутизм), когда у доктора нет возможности добиться контакта с ребенком;
- при сильно выраженном рвотном рефлексе и аллергии на местные анестетики.
Для лечения под седацией используются такие препараты, как Ксенон, Пропофол и Севоран, они позволяют погрузить пациента в контролируемый медикаментозный глубокий сон. Все они сертифицированы и рекомендованы для лечения детей. Однако, все равно у каждого родителя возникает вопрос, что из них безопаснее.

Все эти средства зарекомендовали себя как эффективные и безопасные, при этом они отличаются методом введения. Так, Пропофол вводят внутривенно, а Севоран – посредством дыхательной маски, так как это сладковатый седативный газ. Однако, Севоран считается самым современным препаратом, который намного реже вызывает осложнения и лучше переносится маленькими пациентами.
Читайте также:

