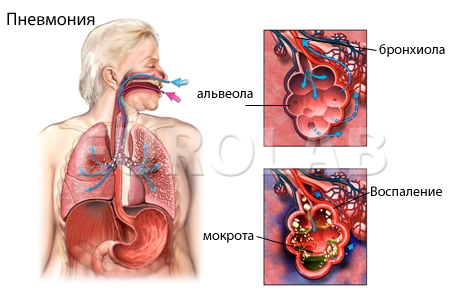
Как правильно дышать иммобилайзером при пневмонии
Обновлено: 07.07.2024
В зависимости от тяжести, стадии и симптомов пневмонии, заболевание лечат либо дома, либо в брльнице (стационаре). Что делать при пневмонии, чтобы как можно быстрее выздороветь?
Ингаляции при пневмонии
- влажная (вдыхание пара)
- паровая/аромаигаляция (для лечения вирусных инфекций, ЛОР-патологий и при хронической форме бронхита)
- воздушная (эффективна при воспалении в бронхах или трахее)
- масляная (профилактическая мера для предотвращения острого воспалительного процесса дыхательной системы)
- порошковая/инсуффляция (при вирусной инфекции, ринита в хронической форме, туберкулезе легких)
Ингаляционные процедуры при воспалительных процессах в легких улучшают дренажную функцию дыхательных путей и вентиляционную функцию легких. В остром периоде ингаляции, как правило, не назначаются.
При пневмонии применяют такое лекарство как Биопарокс/фузафунгин. Он выпускается в форме аэрозоля; оказывает антимикробное действие местно. Частицы препарата при распылении попадают даже в самые тяжелодоступные места дыхательной системы, что приводит к относительно быстрому выздоровлению. Это лекарство применяют каждые 4 часа курсом до 7-10 суток по назначению лечащего врача.
Воспаление в дыхательной системе можно снять при помощи вдыхания ароматов хвойных деревьев. Но не все больные могут позволить себе прогулки в хвойном лесу. Потому актуальны хвойные ингаляции в домашних условиях. Нужно закипятить воду в кастрюле или металлической миске, положить туда несколько веточек ели, сосны, можжевельника, и дышать над образующимся паром. Усиливает эффект пищевая сода, которая в небольшом количестве добавляется в воду.
Советуют также применять аромалампу с эфирным маслом хвойных деревьев или кориандра; расставить в помещении, где находится больной, ветки сосны. Также делают ингаляции на настоях шалфея, ромашки, эвкалипта. Делая ингаляцию, дышать нужно полной грудью, но с аккуратностью, ведь можно обжечь дыхательные пути горячим паром.
Актуально такое народное средство от пневмонии как вдыхание пара только что сваренной картошки. После ингаляции такого типа нужно выпить стакан горячего настоя лекарственных трав:
![Пневмония]()
Массаж при пневмонии
Медики времен ССР отметили, что у пациентов с хронической формой пневмонии улучшается внешнее дыхание после проведения курса массажа. Процедуру нужно начинать с носовой области и носогубной зоны для стимуляции носолегочных рефлексов, которые помогают расширить просвет бронхов и сделать дыхание более глубоким.
Проводят также массаж грудного отдела. Начинать нужно с передней части, переходя на спину. При массаже используют основные методики классической процедуры: растирания, поглаживания, разминания, вибрации. Грудную клетку при пневмонии нужно массировать снизу вверх. Процедура должна длиться 10-15 минут. На один курс массажа приходится 10-12 процедур, проводимых каждый день или через сутки. Как правило, массаж назначают на 4-5 сутки от начала лечения, с момента затихания острого периода воспаления.
Классический массаж при воспалительном процессе в легких подразумевает воздействие на паравертебральные зоны, широчайшую и трапециевидную мышцы, грудино-ключично-сосцевидную мускулатуру. Воздействие ведется на межлопаточный промежуток, надлопаточную зону, над- и подключичную зону, большую грудную и переднюю зубчатую мышцу, акромиально-ключичный и грудино-ключичный сустав. Тщательно нужно массировать межреберные промежутки, диафрагмальную область (на протяжении X – XII ребра от грудины к оси позвоночника).
Массаж должен сочетаться с приемом назначенных доктором лекарств. Только так можно усилить ваведение мокроты при пневмонии и улучшить вентиляционную функцию легких. Резервы дыхательной системы повышаются, растяжимость грудной клетки облегчается. Массаж нельзя проводить в острый период заболевания и при обострении хронической пневмонии, как уже было отмечено.
Пневмония: уколы
При воспалительном процессе в легких терапия включает прием антибиотиков. Чем раньше начали правильное лечение, тем выше шансы на выздоровление без осложнений. Процесс лечения контролируют бактериологическими методами. Антибиотики больной должен применять в определенной дозировке, которая устанавливается не только по инструкции к препарату, но индивидуально лечащим врачом. Придерживаются интервалов введения или приема препаратов, чтобы обеспечить в кровотоке и легких приемлемую концентрацию лекарства.
Препараты чаще всего вводят инъекциями, а не принимают перорально. Эффект от антибиотиков наблюдается, когда исчезают явления интоксикации организма, стабилизируется температура, общее состояние больного становится лучше, как он сам его характеризует. При положительной динамике в течение недели антибиотики могут быть отменены. Если эффекта от лекарства нет, через 2-3 суток лечения препарат меняют на другой, чаще всего — на более сильный.
Лечение пневмонии антибиотиками строго индивидуально. Учитывается возбудитель болезни, общее состояние пациента и тяжесть течения болезни. Антибиотики в зависимости от возбудителя:
Возбудитель
Препараты
Сульфаниламидные средства, бензилпенициллин, лекарства тетрациклинового ряда, эритромицин, линкомицин, цефалоспориновые антибиотики
Стрептомицин в сочетании с левомицетином, бисептол, цепорин, гентамицин, ампициллин
Эритромицин, стрептомицин, тетрациклиновый ряд
Гентамицин, нитрофурановый ряд, линкомицин, оксациллин
Эритромицин, цефалоспориновый и пенициллиновый ряд, тетрациклиновые и нитрофурановые анбибактериальные препараты
Цефтриаксон, ампициллин, левомицетин, тетрациклин
Гентамицин, тетрациклин, сульфаниламидные препараты
Нитрофурановый ряд, ампициллин, стрептомицин в сочетании с сульфаниламидными средствами
Эритромицин, тетрациклиновый ряд
Для активации иммунобиологических процессов врачи назначают биогенные стимуляторы. Эффективен в этом плане экстракт алоэ: 1 мл ежедневно курсом 2 недели, или день через день курсом 30 дней. Для поддержания сосудистого тонуса эффективно применяют препараты кордиамина или кофеина. При слабой сердечной деятельности (в особенности у пожилых пациентов) врач может назначить сердечные гликозиды: строфантин (1 мл 0,025% раствора), коргликон (1 мл 0,06% раствора).
Что нельзя при пневмонии?
Выше описаны мероприятия, которые эффективны при лечении пневмонии. Действия, которые запрещены при данном заболевании включают:
- употребление спиртных напитков
- курение
- прием ванны, душа и прогулки при высокой температуре
- отрицание постельного режима, прыжки, бег, активное хождение
- употребление в пищу сладостей и сахара
- посещение сауны или бани
- активное общение с другими людьми (непосредственный контакт)
- употребление копченостей, животных жиров, острый и жареных блюд, канцерогенов, маринованных продуктов
- питье холодных и прохладных напитков
При пневмонии важно придерживаться специальной диеты, особенно при высокой температуре. Предпочтение отдают легкоусвояемым и разнообразным продуктам, в которых высокое количество витаминов. Комплексные поливитаминные препараты эффективны при лечении пневмонии. Также нужно поддерживать водно-электролитный баланс, употребляя достаточное количество жидкости: воду, свежевыжатые соки из фруктов и овощей, молоко с небольшим добавлением меда.
Что делать после пневмонии?
При своевременном лечении, которое начато вовремя, наиболее высокие шансы выздоровления (99%). Полное восстановление легочных тканей фиксируют в 70% случаев, у 20% пациентов формируется небольшая пневмосклеротическая область, у 7% — зона локальной карнификации. После пневмонии рекомендуется:
- избегать перегрева и переохлаждений, одеваться адекватно погодным условиям
- отказаться от курения
- уменьшить количество употребляемых жирных и тяжелых блюд
- провести санаторно-курортное лечение, предпочтительно в лесах или горах
- избегать многолюдных мест, не контактировать с больными людьми
- посещать бассейны, бани, сауны и пляжи в течение 3 месяцев после болезни
- проветривать помещение
- проводить регулярно влажную уборку в помещении
- минимизировать количество пыли там, где проживает переболевший человек
- при вынужденном контакте с болеющим человеком надевать марлевую повязку
Иммунитет будет не на высоте первые полгода или даже год после выздоровления. Это нужно учитывать. Организм перенес тяжелую интоксикацию и терапию антибиотиками. Через год после болезни можно начать закаливание, рекомендовано постепенное повышение физической активности через 3 месяца после выздоровления. Особое внимание необходимо уделять правильному сбалансированному питанию – это будет лучшей профилактикой снижения иммунитета организма. Обязательно придерживаться всех рекомендаций лечащего врача! При появлении любых тревожащих симптомов срочно обращайтесь к доктору.
![Звезда не активна]()
![Звезда не активна]()
![Звезда не активна]()
![Звезда не активна]()
![Звезда не активна]()
Интервью о небулайзере предоставляет врач, терапевт высшей категории, член ассоциации врачей-интернистов Украины.
Ясинская Наталья Владимировна долгие годы возглавляла терапевтическую службу в районах с высокой степенью загрязнения воздуха, где был очень высокий удельный вес заболеваний дыхательных путей, обструктивного, аллергического генеза, профессиональные вредности. С этой проблемой доктор успешно справлялась, казалось в самых безнадежных случаях.
Наталья Владимировна, расскажите о ваших практических наработках, опыте в лечении заболеваний дыхательной системы.
В лечении заболеваний дыхательных путей самым эффективным и современным методом является ингаляционная терапия. Ингаляция лекарств через небулайзер – один из наиболее надежных и простых методов лечения. Применение небулайзеров в лечении заболеваний органов дыхания получает все большее признание среди врачей и пациентов.
Для чего нужен небулайзер?
Чтобы лекарство легче проникало в дыхательные пути, его следует преобразовать в аэрозоль. Небулайзер – это камера, в которой происходит распыление лекарственного раствора до аэрозоля и подача его в дыхательные пути больного.
Современный подход к лечению заболеваний органов дыхания предполагает доставку лекарства непосредственно в дыхательные пути за счет широкого использования ингаляционных форм лекарственных препаратов. Возможности небулайзера резко расширили сферу применения ингаляционной терапии. Теперь она стала доступной для пациентов всех возрастов (от грудного до глубокой старости). Ее можно провести в периоды обострений хронических заболеваний (прежде всего - бронхиальной астмы), в ситуациях, когда у пациента значительно понижена скорость вдоха (дети раннего возраста, послеоперационные больные, пациенты с тяжелыми соматическими заболеваниями) как дома, так и в условиях стационара, пациент даже может взять небулайзер с собой в путешествие или деловую поездку.
Какие преимущества небулайзерной терапии?
Небулайзерначя терапия может применяться в любом возрасте, так как от пациента не требуется подстраивать свое дыхание к работе аппарата и одновременно выполнять какие-либо действия, например, нажимать на баллончик, удерживать ингалятор и др., что особенно важно у детей младшего возраста.
Отсутствие необходимости выполнять сильный вдох позволяет использовать небулайзерную терапию в случаях тяжелого приступа бронхиальной астмы, а также у пациентов в пожилом возрасте. Небулайзерная терапия позволяет использовать лекарства в эффективных дозах при отсутствии побочных эффектов.
Данная терапия обеспечивает непрерывную и быструю подачу лекарства с помощью компрессора.
Она является наиболее безопасным методом ингаляционной терапии, так как в ней не используются, в отличие от дозирующих аэрозольных ингаляторов, пропеленты (растворители или несущие газы).
Это современный и комфортный метод лечения бронхолегочных заболеваний у детей и взрослых, с применением которого лекарство попадает в самую точку болезни, создается высокая концентрация препарата именно в бронхолегочной системе.
Какие болезни можно лечить при помощи небулайзера?
Распыленный ингалятором лекарственный препарат начинает действовать практически сразу, что позволяет применять небулайзеры, в первую очередь, для лечения заболеваний, требующих безотлагательного вмешательства – астмы, аллергии.
Другая группа заболеваний, при которых ингаляции просто необходимы – хронические воспалительные процессы дыхательных путей, такие как хронический ринит, хронический бронхит, бронхиальная астма, хроническая бронхообструктивная болезнь легких, муковисцидоз и др.
Но этим сфера их применения не ограничивается. Хороши они для лечения острых респираторных заболеваний, ларингита, ринита, фарингита, грибковых поражений верхних дыхательных путей, иммунной системы.
Помогают ингаляторы при профессиональных болезнях певцов, учителей, шахтеров, химиков.
В каких случаях необходим небулайзер дома?
В семье, где растет ребенок, подверженный частым простудным заболеваниям, бронхитам (в том числе и протекающим с бронхообструктивным синдромом), для комплексного лечения кашля с трудно отделяющейся мокротой, лечения стеноза.
Семьи, имеющие больных хроническими или часто рецидивирующими бронхолегочными заболеваниями (бронхиальная астма, хроническая обструктивная болезнь легких, хронический бронхит, муковисцидоз).
Значит, в зависимости от патологии можно доставить совершенно разные лекарства к месту болезни. Какие могут быть лекарства для небулайзера?
Схема лечения небулайзером подбирается индивидуально терапевтом. Для небулайзерной терапии существуют специальные растворы лекарственных препаратов, которые выпускаются во флаконах или пластиковых контейнерах – небулах. Объем лекарства вместе с растворителем для проведения одной ингаляции составляет 2-5 мл. Расчет необходимого количества лекарства зависит от возраста пациента.
Для небулайзерной терапии могут быть использованы:
Назначить лекарственный препарат и рассказать о правилах его использования должен лечащий врач, который знает особенности вашего заболевания, ваш аллергический анамнез, будет учитывать вашу чувствительность к лечебным средствам. Важны пропорции и правильное разведение препаратов. Он же должен осуществлять контроль эффективности лечения.
Полностью взять под контроль и вести пациента можно в нашем медицинском центре, получить все необходимые навыки пользования небулайзером, а также прописи лекарств для ингаляций.
На что следует обратить внимание при использовании аппарата?
Не рекомендуются использовать для небулайзеров растворы, содержащие масла, суспензии и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав, а также растворы эуфиллина, папаверина, платифиллина, димедрола и им подобные средства, как не имеющих точек приложения на слизистой оболочке дыхательных путей.
Какие побочные действия возможны при небулайзерной терапии?
При глубоком дыхании могут появиться симптомы гипервентиляции (головокружение, тошнота, кашель). Необходимо прекратить ингаляцию, подышать носом и успокоиться. После исчезновения симптомов гипервентиляции ингаляцию через небулайзер можно продолжить.
Какие основные рекомендации и правила проведения ингаляций?
Ингаляции проводят не ранее, чем через 1-1,5 ч после приема пищи или значительной физической нагрузки.
Во время курса ингаляционного лечения врачи запрещают курение. В исключительных случаях до и после ингаляции рекомендуется отказаться от курения в течение часа.
Ингаляции следует принимать в спокойном состоянии, не отвлекаясь чтением и разговорами.
Одежда не должна стеснять шею и затруднять дыхание.
При заболеваниях носовых путей вдох и выдох необходимо делать через нос (назальная ингаляция), дышать спокойно, без напряжения.
При заболеваниях гортани, трахеи, бронхов, легких рекомендуется вдыхать аэрозоль через рот (оральная ингаляция), дышать необходимо глубоко и ровно. После глубокого вдоха ртом следует задержать дыхание на 2 с., а затем сделать полный выдох через нос; в этом случае аэрозоль из ротовой полости попадает далее в глотку, гортань и далее в более глубокие отделы дыхательного тракта.
Частое глубокое дыхание может вызвать головокружение, поэтому периодически необходимо прерывать ингаляцию на короткое время.
Перед процедурой не нужно принимать отхаркивающие средства, полоскать рот растворами антисептических средств (перманганат калия, перикись водорода, борная кислота).
После любой ингаляции, а особенно после ингаляции гормонального препарата, необходимо прополоскать рот кипяченой водой комнатной температуры (маленькому ребенку можно дать питье и еду), в случае использования маски – промыть глаза и лицо водой.
Продолжительность одной ингаляции не должна превышать 7-10 мин. Курс лечения аэрозольными ингаляциями - от 6-8 до15 процедур.
Какие бывают типы небулайзеров?
В настоящее время в медицинской практике используются три основных типа ингаляторов: паровые, ультразвуковые и компрессорные .
Выбор ингалятора зависит от заболевания, которое вы собираетесь лечить и от ваших финансовых возможностей.
На рынке медицинской техники свою продукцию представляют фирмы производители небулайзеров Германии, Японии, Италии. К сожалению, отечественных производителей компрессорных небулайзеров пока нет. Подробную информацию о технических характеристиках тех или иных видов небулайзеров можно получить в компаниях, занимающихся их продажей.
Приобрести небулайзер для себя и Ваших близких – это правильное и разумное решение. Вы приобрели надежного помощника и друга.
Можно воспользоваться небулайзером в нашей клинике. Наш терапевт подберет индивидуальную схему лечения, расскажет и покажет, как пользоваться небулайзером.
Наталья Владимировна, спасибо вам за подробное объяснение и рекомендации по использованию современного метода лечения – небулайзера.
Записаться на небулайзерную терапию в медицинском центре "Инсайт Медикал" (Киев, Позняки):
Ингаляции начали применять ещё с древних времен и до сих пор этот метод успешно используют при лечении кашля. С каждым годом происходит усовершенствование аппаратов для ингаляции, а также появляются новые лекарственные препараты, которые используют в ингаляционной терапии. При использовании ингаляционных приборов (небулайзеров) расширяются возможности для лечения острых и хронических заболеваний дыхательной системы.
![]()
Применение ингаляций
- Для профилактики респираторных заболеваний и увлажнения слизистой дыхательных путей.
- Лечение бронхиальной астмы, хронического бронхита, муковисцидоза, ХОБЛ.
- В комплексном лечении ринита, синусита, фарингита, трахеита, бронхита.
- Для детей и лиц пожилого возраста.
- Для пациентов с тяжелыми заболеваниями.
Преимущества ингаляций
- Прямая доставка препарата в зону воспаления.
- Чистое вещество без примесей.
- Возможность вводить любое количество дозируемого вещества.
- Быстрое, мгновенное действие препарата.
- Меньше побочных эффектов, так как препарат не попадает в кровь.
- Разрешено использование в грудном возрасте, в послеоперационном состоянии, при коме.
- Максимальная эффективность при наименьших затратах.
Противопоказания
Ингаляции не рекомендуются при:
- повышенной температуре тела;
- сердечно-сосудистой недостаточности;
- носовом кровотечении;
- эмфиземе легких;
- онкологических заболеваниях.
Виды ингаляторов
Метод ингаляционной терапии основан на проникновении лекарственных веществ в дыхательные пути в виде аэрозоля, то есть мельчайших частиц, взвешенных в газообразной среде. При вдыхании аэрозоля:
- частицы размером более 5 мкм оседают в ротовой полости и верхних дыхательных путях;
- частицы от 1 до 5 мкм оседают в нижних дыхательных путях;
- частицы диаметром менее 1 мкм выдыхаются обратно.
Ингаляторы подразделяются на виды в зависимости от механизма образования частиц.
Ультразвуковые ингаляторы
В ультразвуковых ингаляторах лекарственное вещество распыляется за счет высокочастотной вибрации пьезоэлектрических кристаллов.
Исследования показывают, что ультразвуковые ингаляции эффективны за счет распыления не только самого лекарственного вещества, но и отрицательно заряженных частиц, которые оказывают дополнительный противовоспалительный эффект.
Однако у такого типа ингаляторов есть недостаток: воздействие ультразвука разрушает многие лекарственные препараты (например, антибиотики и препараты, разжижающие мокроту).
Компрессорные ингаляторы
Компрессорный ингалятор преобразует лекарственное вещество в мелкодисперсный аэрозоль за счет сжатого воздуха от компрессора.
Компрессорный ингалятор считается самым эффективным для воздействия на все отделы дыхательных путей. Большим его преимуществом является создание аэрозольной взвеси с очень мелким размером частиц лекарственного вещества. Можно использовать любые лекарственные препараты, которые предназначены для ингаляции.
Паровые ингаляторы
Основаны на испарении лекарственных веществ под воздействием высоких температур.
- можно получить ожог слизистой оболочки;
- воздействуют только на верхние дыхательные пути;
- при высокой температуре нагрева снижают биологическую активность лекарственных веществ.
В лечебной практике обычно используют два вида ингаляторов: компрессорные и ультразвуковые.
Как проводить ингаляции
- Проводится ингаляция не ранее, чем через 1-1.5 часа после приема пищи или после физической нагрузки.
- Курить до и после ингаляции запрещается.
- Желательно прополоскать горло обычной водой до проведения ингаляции.
- При заболеваниях носа, носоглотки вдох и выдох делают через нос, используя носовые канюли.
- При заболевании нижних дыхательных путей (бронхи, трахеи) нужно использовать специальный мундштук. Во время проведения процедуры нужно делать глубокий вдох задержкой дыхания на пару секунд, и потом выдыхать через нос.
Ингаляции с бромгексином
От чего помогает бромгексин?
Бромгексин относится к муколитическим и отхаркивающим препаратам. Применяется препарат при бронхите, пневмонии, ларингите, фарингите, туберкулезе, бронхиальной астме. Его можно использовать как при сухом, так и при влажном кашле. Желательно начать принимать бромгексин на ранних стадиях заболевания для получения наилучшего эффекта.
Можно ли делать ингаляции с бромгексином?
Согласно инструкции бромгексин принимают внутрь, и нет официальной информации о том, что его следует использовать для ингаляции, однако иногда он применяется ингаляторно в домашних условиях.
Специально в виде раствора для ингаляций продается ближайший аналог бромгексина — амброксол (Амбробене, Лазолван и др). В любом случае, прежде чем использовать тот или иной препарат, обязательно проконсультируйтесь у специалиста.
Какой бромгексин подходит для ингаляций?
В качестве примера возьмём форму: бромгексин капли по 8мг/мл. Прежде чем проводить ингаляцию, его нужно разбавить с дистиллированной водой в соотношении 1:1.
Если брать другой раствор бромгексина, где доза препарата составляет 4 мг на 5 мл, то общий объем составит для взрослого человека 20 мл. Тогда как камера ингалятора обычно имеет максимальную вместимость 5 мл.
Бромгексин раствор для ингаляций
Дозировка для приготовления раствора:
- взрослым по 8 мг, что соответствует 1 мл капель бромгексина;
- детям старше 10 лет по 4 мг;
- детям от 6 до 10 лет по 2 мг;
- детям до 6 лет в дозе до 2 мг;
- детям ясельного возраста нельзя использовать данную форму из-за содержания высоких концентраций веществ.
Ингаляцию проводят два раза в день. Курс лечения: 5 дней.
Как приготовить раствор
Разбавляют препарат с дистиллированной водой (водой для инъекций) в соотношении 1:1. Затем греют приготовленный раствор до температуры 36-38 градусов, но не больше и не меньше, потому что высокая и низкая температура раствора влияет отрицательно на воспалительный процесс. При температуре 25-28 градусов является раздражителем для бронхов из-за холодового фактора. А если раствор имеет 39-40 градусов, то губительно действуют на компоненты лекарства: такая температура разрушает лекарственный препарат.
Препараты для ингаляций
![Бромгексин капли инструкция по применению]()
![амброксол инструкция по применению]()
![амбробене инструкция по применению]()
![Орвис Бронхо инструкция по применению]()
![бераксол инструкция по применению]()
![лазолван инструкция по применению]()
Нажимая на кнопку, я соглашаюсь на обработку персональных данных
Бромгексин ру — официальный сайт: статьи, инструкция, показания, противопоказания, дозировка
Пособие для пациентов. О том, что такое небулайзер, какие заболевания можно лечить с его помощью, как правильно провести ингаляцию, как выбрать небулайзер это и многое другое о современном методе ингаляционной терапии вы можете узнать из этой статьи.
Небулайзерная терапия - это современно и безопасно.
В лечении заболеваний дыхательных путей самым эффективным и современным методом является ингаляционная терапия. Ингаляция лекарств через небулайзер одни из наиболее надежных и простых методов лечения. Применение небулайзеров в лечении заболеваний органов дыхания получает все большее признание среди врачей и пациентов.
Чтобы лекарство легче проникало в дыхательные пути, его следует преобразовать в аэрозоль. Небулайзер – это камера, в которой происходит распыление лекарственного раствора до аэрозоля и подача его в дыхательные пути больного. Лечебный аэрозоль создается за счет определенных сил. Такими силами могут быть поток воздуха (компрессорные небулайзеры) или ультразвуковые колебания мембраны (ультразвуковые небулайзеры).
Современный подход к лечению заболеваний органов дыхания предполагает доставку лекарства непосредственно в дыхательные пути за счет широкого использования ингаляционных форм лекарственных препаратов. Возможности небулайзера резко расширили сферу применения ингаляционной терапии. Теперь она стала доступной для пациентов всех возрастов (от грудного до глубокой старости). Ее можно провести в периоды обострений хронических заболеваний (прежде всего - бронхиальной астмы), в ситуациях, когда у пациента значительно понижена скорость вдоха (дети раннего возраста, послеоперационные больные, пациенты с тяжелыми соматическими заболеваниями) как дома, так и в условиях стационара.
Небулайзерная терапия имеет преимущества по сравнению с другими видами ингаляционной терапии:
- Ее можно использовать в любом возрасте, так как от пациента не требуется подстраивать свое дыхание к работе аппарата и одновременно выполнять какие-либо действия, например, нажимать на баллончик, удерживать ингалятор и др., что особенно важно у детей младшего возраста.
- Отсутствие необходимости выполнять сильный вдох позволяет использовать небулайзерную терапию в случаях тяжелого приступа бронхиальной астмы, а также у пациентов в пожилом возрасте.
- Небулайзерная терапия позволяет использовать лекарства в эффективных дозах при отсутствии побочных эффектов.
- Данная терапия обеспечивает непрерывную и быструю подачу лекарства с помощью компрессора.
- Она является наиболее безопасным методом ингаляционной терапии, так как в ней не используются, в отличие от дозирующих аэрозольных ингаляторов, пропеленты (растворители или несущие газы).
- Это современный и комфортный метод лечения бронхолегочных заболеваний у детей и взрослых.
Какие же болезни можно лечить при помощи небулайзера?
Распыленный ингалятором лекарственный препарат, начинает действовать практически сразу, что позволяет применять небулайзеры, в первую очередь, для лечения заболеваний, требующих безотлагательного вмешательства – астмы, аллергии.
(в первую очередь небулайзеры применяют для лечения заболеваний, требующих безотлагательного вмешательства – астмы, аллергии ).
Другая группа заболеваний, при которых ингаляции просто необходимы – хронические воспалительные процессы дыхательных путей, такие как хронический ринит, хронический бронхит, бронхиальная астма, хроническая бронхообструктивная болезнь легких, муковисцидоз и др.
Но этим сфера их применения не ограничивается. Хороши они для лечения острых респираторных заболеваний, ларингита, ринита, фарингита, грибковых поражений верхних дыхательных путей, иммунной системы.
Помогают ингаляторы при профессиональных болезнях певцов, учителей, шахтеров, химиков.
В каких случаях необходим небулайзер дома:
- В семье, где растет ребенок, подверженный частым простудным заболеваниям, бронхитам (в том числе и протекающим с бронхообструктивным синдромом), для комплексного лечения кашля с трудно отделяющейся мокротой, лечения стеноза.
- Семьи, имеющие больных хроническими или часто рецидивирующими бронхолегочными заболеваниями (бронхиальная астма, хроническая обструктивная болезнь легких, хронический бронхит, муковисцидоз).
Какие лекарства можно использовать в небулайзере.
Для небулайзерной терапии существуют специальные растворы лекарственных препаратов, которые выпускаются во флаконах или пластиковых контейнерах – небулах. Объем лекарства вместе с растворителем для проведения одной ингаляции составляет 2-5 мл. Расчет необходимого количества лекарства зависит от возраста пациента. Сначала в небулайзер наливается 2 мл физиологического раствора, затем добавляется необходимое количество капель лекарства. Не следует использовать в качестве растворителя дистиллированную воду, так как она может спровоцировать бронхоспазм, что приведет при проведении процедуры к появлению кашля и затрудненного дыхания. Аптечная упаковка с лекарственными препаратами хранится в холодильнике (если нет других указаний) в закрытом виде. После того, как аптечная упаковка была открыта, препарат необходимо использовать в течение двух недель. Желательно на флаконе записать дату начала использования препарата. Перед использованием лекарство необходимо подогреть до комнатной температуры.
Для небулайзерной терапии могут быть использованы:
Назначить лекарственный препарат и рассказать о правилах его использования должен ваш лечащий врач. Он же должен осуществлять контроль эффективности лечения.
Не рекомендуются использовать для небулайзеров:
Все растворы, содержащие масла, суспензии и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав, а также растворы эуфиллина, папаверина, платифиллина, димедрола и им подобные средства, как не имеющих точек приложения на слизистой оболочке дыхательных путей.
Какие побочные действия возможны при проведении небулайзерной терапии?
При глубоком дыхании могут появиться симптомы гипервентиляции (головокружение, тошнота, кашель). Необходимо прекратить ингаляцию, подышать носом и успокоиться. После исчезновения симптомов гипервентиляции ингаляцию через небулайзер можно продолжить
Во время ингаляции, как реакция на введение распыляемого раствора, возможно появление кашля. В этом случае также рекомендуется прекратить на несколько минут ингаляцию.
Методика ингалирования с помощью небулайзера
- Перед работой с ингалятором необходимо (всегда) тщательно
- вымыть руки с мылом, т.к. на коже могут быть патогенные микробы.
- Соберите все части небулайзера в соответствии с инструкцией
- Влейте необходимо количество лекарственного вещества в стаканчик небулайзера, предварительно подогрев его до комнатной температуры.
- Закройте небулайзер и присоедините лицевую маску, мундштук или носовую канюлю.
- Соедините небулайзер и компрессор с помощью шланга.
- Включите компрессор и проведите ингаляцию в течение 7-10 мин или до полного расходования раствора.
- Выключите компрессор, отсоедините небулайзер и разберите его.
- Промойте все части небулайзера горячей водой или 15% раствором питьевой соды. Не следует применять щетки и ершики.
- Проведите стерилизацию небулайзера в разобранном виде в каком-либо приборе для стерилизации с помощью пара, например, термодезинфекторе (паровом стерилизаторе), предназначенном для обработки детских бутылочек. Также возможна стерилизация кипячением не менее 10 минут. Дезинфекцию необходимо проводить 1 раз в неделю.
- Тщательно очищенный и высушенный небулайзер следует хранить в чистой салфетке или полотенце.
Основные правила проведения ингаляций
- Ингаляции проводят не ранее, чем через 1-1,5 ч после приема пищи или значительной физической нагрузки.
- Во время курса ингаляционного лечения врачи запрещают курение. В исключительных случаях до и после ингаляции рекомендуется отказаться от курения в течение часа.
- Ингаляции следует принимать в спокойном состоянии, не отвлекаясь чтением и разговорами.
- Одежда не должна стеснять шею и затруднять дыхание.
- При заболеваниях носовых путей вдох и выдох необходимо делать через нос (назальная ингаляция), дышать спокойно, без напряжения.
- При заболеваниях гортани, трахеи, бронхов, легких рекомендуется вдыхать аэрозоль через рот (оральная ингаляция), дышать необходимо глубоко и ровно. После глубокого вдоха ртом следует задержать дыхание на 2 с., а затем сделать полный выдох через нос; в этом случае аэрозоль из ротовой полости попадает далее в глотку, гортань и далее в более глубокие отделы дыхательного тракта.
- Частое глубокое дыхание может вызвать головокружение, поэтому периодически необходимо прерывать ингаляцию на короткое время.
- Перед процедурой не нужно принимать отхаркивающие средства, полоскать рот растворами антисептических средств (перманганат калия, перикись водорода, борная кислота).
- После любой ингаляции, а особенно после ингаляции гормонального препарата, необходимо прополоскать рот кипяченой водой комнатной температуры (маленькому ребенку можно дать питье и еду), в случае использования маски – промыть глаза и лицо водой.
- Продолжительность одной ингаляции не должна превышать 7-10 мин. Курс лечения аэрозольными ингаляциями - от 6-8 до15 процедур
Какие бывают типы небулайзеров?
В настоящее время в медицинской практике используются три основных типа ингаляторов: паровые, ультразвуковые и компрессорные.
Действие паровых ингаляторов основано на эффекте испарения лекарственного вещества. Понятно, что использоваться в них могут лишь летучие растворы (эфирные масла). Самый большой недостаток паровых ингаляторов низкая концентрация ингалируемого вещества, как правило, меньше порога лечебного воздействия, а также невозможность в домашних условиях точно дозировать лекарственное средство.
Ультразвуковые небулайзеры распыляют раствор высокочастотными (ультразвуковыми) колебаниями мембраны. Они компактны, бесшумны, не требуют замены небулизационных камер. Процент аэрозоля, попадающий на слизистую дыхательных путей, превышает 90%, а средний размер аэрозольных частиц составляет 4-5 мкм. Благодаря этому, требуемый лекарственный препарат, в форме аэрозоля в высокой концентрации достигает мелких бронхов и бронхиол.
Выбор ультразвуковых небулайзеров является более предпочтительным в случаях, когда зоной воздействия препарата являются мелкие бронхи, а лекарство имеет форму солевого раствора. Однако, целый ряд препаратов, такие как антибиотики, гормональные препараты, муколитические (разжижающие мокроту), могут разрушаться под воздействием ультразвука. Эти препараты не рекомендуется применять в ультразвуковых небулайзерах.
Компрессорные небулайзеры имеют несколько видов камер:
- конвекционные камеры с постоянным выходом аэрозоля;
- камеры, активируемые вдохом;
- камеры, активируемые вдохом, с клапанным прерывателем потока.
При ингаляции лекарственных веществ через небулайзер необходимо учитывать некоторые особенности:
- оптимальный объем наполнения камеры небулайзера – не менее 5 мл;
- для уменьшения потерь лекарственного препарата в конце ингаляции в камеру можно добавить 1 мл физиологического раствора, после чего, встряхнув камеру небулайзера, продолжать ингаляцию;
- при использовании недорогих и доступных лекарственных препаратов можно использовать все типы небулайзеров, но при использовании более дорогих лекарств наибольшую эффективность ингаляционной терапии обеспечивают небулайзеры, активируемые вдохом пациента и снабженные клапанным прерывателем потока на фазе выдоха. Эти аппараты особенно эффективны в лечении бронхо-легочных заболеваний.
Как выбрать небулайзер?
При лечении с помощью небулайзера происходит доставка лекарства в дыхательные пути. Именно это лечение предназначено для тех, у кого болезнь поразила респираторный тракт (ринит,ьларингит, трахеит, бронхит, бронхиальная астма, хроническая обструктивная болезнь легких и т. д.). Кроме этого, иногда слизистую дыхательных путей используют для введения лекарств в организм человека. Поверхность бронхиального дерева очень велика, и через нее активно всасываются многие лекарственные препараты, например инсулин.
Выбор ингалятора зависит от заболевания, которое вы собираетесь лечить и от ваших финансовых возможностей.
В России на рынке медицинской техники свою продукцию представляют компании производители небулайзеров Германии, Японии, Италии. К сожалению, отечественных производителей компрессорных небулайзеров пока нет. Подробную информацию о технических характеристиках тех или иных видов небулайзеров можно получить в российских компаниях, занимающихся их продажей. При выборе небулайзера учитываются требования к распылителю и компрессору. Для компрессора важным являются размер, вес, шум при работе, простота использования. По всем этим параметрам они различаются незначительно. Но необходимо отметить, что небулайзеры компании PARI GmbH (Германия) отличает традиционно высокое немецкое качество, исключительная эффективность и длительный срок службы. Они обеспечивают максимальное осаждение медикаментов в дыхательных путях благодаря оптимальной дисперсности аэрозоля.
Пожалуй, основное внимание необходимо уделить виду распылителя. Небулайзеры, оснащенные прямоточным распылителем, имеет смысл использовать у детей младшего возраста, так как у них недостаточная сила вдоха, которая позволила бы активизироваться клапанам (и этим экономить лекарство). Для ингаляции детям до 3-х лет целесообразно использовать детскую маску. Взрослые также могут пользоваться данным видом распылителя, т.к. он изначально комплектуется мундштуком.
Распылители, управляемые дыханием, активируемые вдохом, имеют клапаны вдоха и выдоха, которые попеременно активизируются на протяжении акта дыхания. При их использовании на выдохе образуется меньше аэрозоля, происходит значительная экономия лекарства.
Существуют также небулайзеры, которые имеют распылитель, снабженный трубкой-тройником (прерывателем потока аэрозоля), которая позволяет регулировать образование аэрозоля только на вдохе путем перекрывания бокового отверстия тройника.
С распылителем используются различные виды насадок: мундштуки, носовые канюли (трубочки), маски взрослых и детских размеров.
- Мундштуки (взрослые и детские) оптимальны для подачи лекарств глубоко в легкие, используются при ингаляциях взрослыми пациентами, а также детьми от 5 лет.
- Маски удобны для лечения верхних дыхательных путей и позволяют орошать все отделы полости носа, глотки, а также гортань и трахею. При использовании маски большая часть аэрозолей оседает в верхних дыхательных путях. Маски нужны при использовании небулайзерной терапии у детей до 3 лет, так как невозможно проводить ингаляции у таких пациентов через мундштук – дышат дети преимущественно через нос (это обусловлено анатомией детского организма). Необходимо использовать маску соответствующего размера. Использование плотно прилегающей маски уменьшает потери аэрозоля у маленьких детей. Если ребенок старше 5 лет, лучше использовать мундштук, чем маску.
- Носовые канюли (трубочки) нужны для доставки лекарственного аэрозоля в полость носа. Они могут быть использованы в комплексном лечении острых и хронических ринитов и риносинуситов
Приобрести небулайзер для себя и Ваших близких – это правильное и разумное решение. Вы приобрели надежного помощника и друга
Читайте также: